| wcg112233 | 2019-07-14 08:27 |
|
什么是辐射? 辐射分为电离辐射和非电离辐射。 所谓“电离”是指生物体受到辐射时,某些组织会发生物理、化学变化,从而造成损害的过程。 非电离辐射能量较弱,没有电离能力,如手机、电脑、微波炉、通信基站等设备发出的电磁波,都属于此种。  图片来源:医学美图(ID:yixuemeitu) 日常生活中我们也会遇到电离辐射,只是辐射剂量极其微小。但在医院,却经常发现下列标志。 医院里,不时会见到这种标志 医学上一般采用毫西弗(mSv)来衡量辐射危害性,只有遭受100mSv以上的辐射量,人体患癌的概率才会明显增加。CT、核磁、B超到底有多少辐射? 在医院,临床医生为明确发病器官、所在部位、病灶大小以便于精准治疗,常需要患者到放射科做各种影像检查,包括超声、X线拍片、CT、MRI(磁共振)等。这些检查对患者的健康影响大吗? 下面让我们来具体分析: 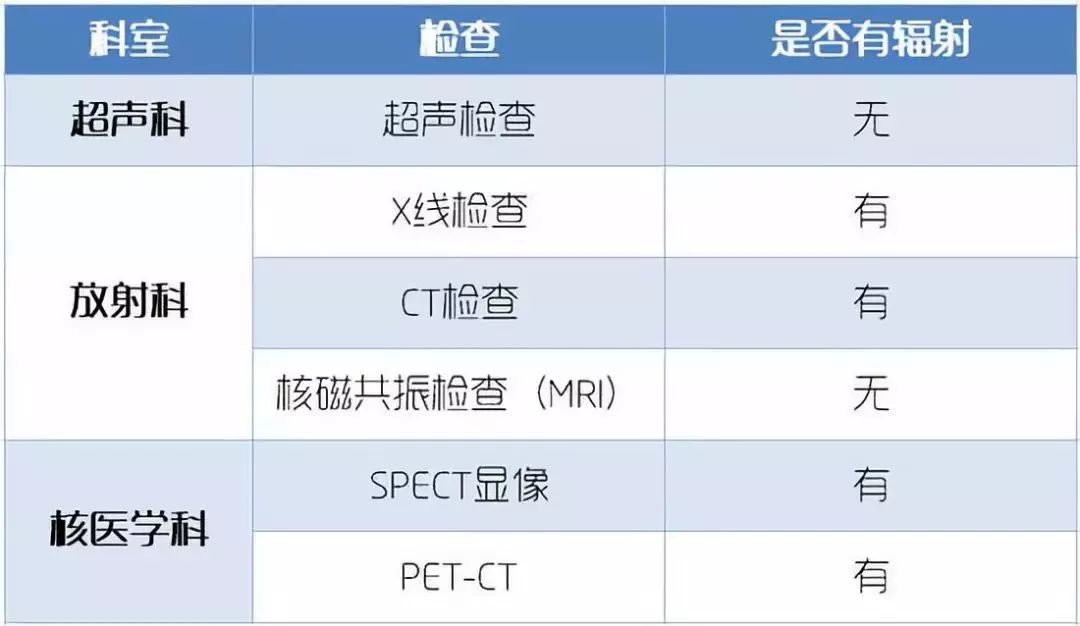  B超 辐射:无B超的原理是用超声波穿透人体,当声波遇到人体组织时会产生反射波,通过计算反射波呈像。就像挑西瓜一样,边敲边看显示病灶情况,完全没有辐射。 磁共振成像(MRI) 辐射:无磁共振成像(MRI)有时也被称作“核磁共振”,它没有“核”,更没有辐射! 它的显影原理,就是将身体里的水分子“摇一摇”振动,然后再平静下来,以此来探测水分子的变化。水多的地方就是磁共振成像信号最强的地方,大脑、脊髓、椎间盘、关节软骨是磁共振最爱的部位。 X光摄影(平片) 辐射:很小,0.1mSv一次胸部X光检查,大致相当于日常生活10天所受的辐射,或者是单程坐飞机从东京飞往纽约所受的辐射。 X光会穿过人体,遇到被遮挡的部位,底片上不会曝光,洗片后这个部位成为白色。 CT 辐射:较高,2-15 mSvCT的检查原理是X光会分层穿过人体,通过电脑计算后二次成像,就像把一片面包切成片来看。CT检查的辐射量要高出X射线10倍、30倍,甚至是上百倍,这与CT机性能、扫描部位、成像的清晰度有关,尤其是腹部多期增强CT的辐射量相对较高。 但也不必太紧张,目前CT检查的辐射量都在安全范围内,而且CT设备中的X线管就像日常用的灯管,有不同的瓦数,还可调亮度,因此辐射量不是恒定的,是可以调节的。 核医学检查SPECT 辐射:不大,0.1-5.2 mSv大家不要谈“核”色变!SPECT全称“单光子发射计算机断层成像术”,它是针对人体内组织血流、功能代谢及生理生化成像。 它的检查原理是借助于微量核素药物、现代医学影像技术与分子生物学相结合的新技术,高灵敏反映人体内组织器官的血流灌注、功能代谢及生理生化的成像方法。 SPECT 检查主要用于早期推断脑、心脏、肾脏、肝、肺、甲状旁腺等人体各脏器的功能改变,血液供给和代谢改变等。如: 1. 全身骨显像(4.2mSv):一次检查可以对全身骨骼进行扫描,对各种良恶性骨疾病的灵敏度非常高(可探测出90%以上的病变)。 2. 甲状腺扫描(3.6 mSv):适用于甲状腺功能亢进、甲状腺功能低下和各种甲状腺炎、甲状腺结节疾病的诊断与鉴别诊断。 SPECT检查辐射量不高,不会对周围医护人员、家属造成辐射损伤。 核医学检查 PET/CT 辐射:PET与CT辐射剂量叠加,最大仅有15mSvPET/CT学名“正电子发射断层显像/计算机断层扫描”,与SPECT的局部检查不同的是,它针对的是全身检查。作为目前最先进的分子影像检查,可以集中进行全身肿瘤寻找和疗效评判。 但它自费、偏贵。 谁最需要做PET/CT? 1.临床高度怀疑肿瘤却找不到原发灶; 2.已经确诊肿瘤却不知道是否有远处转移; 3.放化疗后想及时判断疗效,指导下一步治疗方案的。 虽然属于“核医学”范畴,检查的辐射剂量却不并大——扫描一次全身PET/CT最大也只有15mSv,是低辐射剂量、非常安全的医学检查。 大部分肿瘤的葡萄糖代谢是增高的,PET/CT可以一次检查就明确全身的代谢情况,在形态发生改变前就发现病变,被戏称为“筛查肿瘤的神器”,是核医学顶级“高帅富”。 开头我们说到,遭受100mSv以上的辐射量患癌的概率才会明显增加。以上影像检查都远不及这个数值。 而以吸烟者为例,如果每天1包香烟,每年受到的辐射剂量是35mSv,反而远大于大多数的医疗辐射剂量。 |
|